بچهدار شدن: تشکیل خانواده، به روش بیماری هانتینگتون
بچهدار شدن: مقاله ویژه HDBuzz – بهروزرسانی شده برای سال ۲۰۲۴ – در مورد فناوریهای باروری که میتوانند به افراد در معرض خطر کمک کنند تا فرزندان سالم از بیماری هانتینگتون داشته باشند
احتیاط: ترجمه خودکار – احتمال خطا
برای انتشار اخبار تحقیقات HD و بهروزرسانیهای آزمایشی در اسرع وقت به حداکثر تعداد افراد، این مقاله به طور خودکار توسط هوش مصنوعی ترجمه شده و هنوز توسط ویراستار انسانی بررسی نشده است. در حالی که ما تلاش میکنیم اطلاعات دقیق و قابل دسترس ارائه دهیم، ترجمههای هوش مصنوعی ممکن است حاوی خطاهای دستوری، تفسیرهای نادرست یا عبارات نامفهوم باشند.برای اطلاعات موثقتر، لطفاً به نسخه اصلی انگلیسی مراجعه کنید یا بعداً برای ترجمه کاملاً ویرایششده توسط انسان دوباره مراجعه کنید. اگر متوجه مشکلات قابل توجهی شدید یا اگر زبان مادری شما این زبان است و میخواهید در بهبود ترجمههای دقیق کمک کنید، لطفاً با editors@hdbuzz.net تماس بگیرید.
برای افرادی که در معرض خطر بیماری هانتینگتون هستند، داشتن فرزندی که ممکن است بیماری هانتینگتون را به ارث ببرد، میتواند تصمیمگیری در مورد برنامهریزی برای تشکیل خانواده را بسیار دشوار کند. این مقاله گزینههای موجود را توضیح میدهد و اینکه چگونه علم تولید مثل مدرن میتواند در حال حاضر برای خانوادههای درگیر با بیماری هانتینگتون تفاوت ایجاد کند.
هشدار محتوا این مقاله به مسائل مربوط به باروری، انتخابهای دشوار و روشهای پزشکی از جمله سقط جنین میپردازد.
همه تکنیکهای شرح داده شده در اینجا در همه جا در دسترس نیستند و در برخی کشورها، میتوانند شامل هزینههای زیادی باشند. بنابراین، اگر به فکر هر یک از آنها هستید، توصیه میکنیم برای مشاوره فردی با یک مشاور ژنتیک متخصص تماس بگیرید. هرچه زودتر این کار را انجام دهید، گزینههای بیشتری خواهید داشت.

مقدمه
بسیاری از افراد مبتلا به بیماری هانتینگتون، یا در معرض خطر ابتلا به آن، مایلند بدانند که آیا راههایی برای بچهدار شدن بدون انتقال این بیماری به نسل بعدی وجود دارد یا خیر. پاسخ کوتاه بله است!
علم ژنتیک و فناوریهای تولید مثل به این معنی است که چندین انتخاب برای افرادی که در معرض خطر بیماری هانتینگتون هستند در دسترس است تا اطمینان حاصل شود که فرزندان آینده در معرض خطر ابتلا به بیماری هانتینگتون نخواهند بود. این شامل افرادی میشود که آزمایش دادهاند و حامل ژن گسترش یافته بیماری هانتینگتون هستند، اما همچنین میتواند گزینههایی برای برخی از افرادی که خودشان آزمایش ژنتیکی بیماری هانتینگتون را انجام نمیدهند، وجود داشته باشد.
اولین چیز: هیچ چیز مجبور نیست تغییر کند
اگرچه بسیاری از این مقاله بر گزینههای داشتن فرزندان سالم از بیماری هانتینگتون متمرکز است، اما مهم است بدانید که داشتن فرزند بدون انجام هیچ گونه آزمایش ژنتیکی، یک گزینه بسیار مهم برای والدین در معرض خطر این بیماری است.
همانطور که هر مقاله HDBuzz تأیید میکند، دانشمندان در حال پیشرفت واقعی در جهت یافتن درمانهایی برای بیماری هانتینگتون هستند. در حالی که ما نمیتوانیم چیزی را تضمین کنیم یا یک جدول زمانی قطعی را وعده دهیم، اما قاطعانه معتقدیم زمانی فرا خواهد رسید که کودکان در معرض خطر در دنیایی متولد شوند که بیماری هانتینگتون یک بیماری قابل درمان است.
علاوه بر این، همیشه این احتمال وجود دارد که کودک از ابتدا ژن گسترش یافته بیماری هانتینگتون را به ارث نبرد و بنابراین هرگز به بیماری هانتینگتون مبتلا نشود.
برخی از افراد ممکن است بخواهند فرزندان سالم از بیماری هانتینگتون را تضمین کنند، اما ممکن است گزینههایی برای آنها در دسترس نباشد، به عنوان مثال بر اساس موقعیت مکانی، حمایت مالی یا اعتقادات مذهبی.
داشتن فرزندی که در معرض خطر بیماری هانتینگتون است، میتواند موضوع بحث و جدل در جامعه بیماری هانتینگتون باشد. در حالی که ممکن است افراد با تصمیماتی که دیگران میگیرند موافق نباشند، مهم است که به یاد داشته باشیم که همه حق دارند هنگام تصمیمگیری برای خود مورد احترام قرار گیرند.
سازمان جوانان بیماری هانتینگتون منابعی را برای کمک به بحث در مورد بیماری هانتینگتون و خطر ژنتیکی برای کودکان به روشی مناسب با سن در دسترس دارد:
برخی از افراد احساس میکنند که نمیخواهند هیچ شانسی را از دست بدهند و مایلند از خطر انتقال بیماری هانتینگتون به طور کلی اجتناب کنند. اینجاست که تکنیکهای آزمایش ژنتیکی وارد عمل میشوند. این گزینهها در دسترس هستند، چه شما و چه شریک زندگیتان در معرض خطر بیماری هانتینگتون باشید.
گزینههای آزمایش ژنتیکی من چیست؟
با تشکر از آزمایش ژنتیکی، ما میتوانیم خطر بیماری هانتینگتون را برای جنین در دوران بارداری یا در جنینها در آزمایشگاه شناسایی کنیم.
آزمایش جنین در دوران بارداری آزمایش قبل از تولد نامیده میشود. آزمایش جنینها در آزمایشگاه نوعی لقاح آزمایشگاهی یا IVF است و آزمایش ژنتیکی قبل از لانه گزینی یا PGT نامیده میشود.
اگر شما یا شریک زندگیتان آزمایش ژنتیکی انجام دادهاید که تأیید میکند شما حامل ژن گسترش یافته بیماری هانتینگتون هستید، میتوانید آزمایش مستقیم در دوران بارداری یا از طریق PGT انجام دهید تا تأیید کنید که آیا بارداری یا جنین ژن گسترش یافته بیماری هانتینگتون را به ارث برده است یا خیر.
برخی از افراد فرزندان سالم از بیماری هانتینگتون میخواهند بدون اینکه خودشان آزمایش ژن را انجام دهند. گزینههایی برای این کار نیز وجود دارد! آنها شامل نسخههای پیچیدهتری از همان روشها هستند. بنابراین ابتدا در مورد نحوه عملکرد آن برای زوجهایی که یکی از طرفین قبلاً آزمایش ژن مثبت بیماری هانتینگتون داشته است، بحث خواهیم کرد.
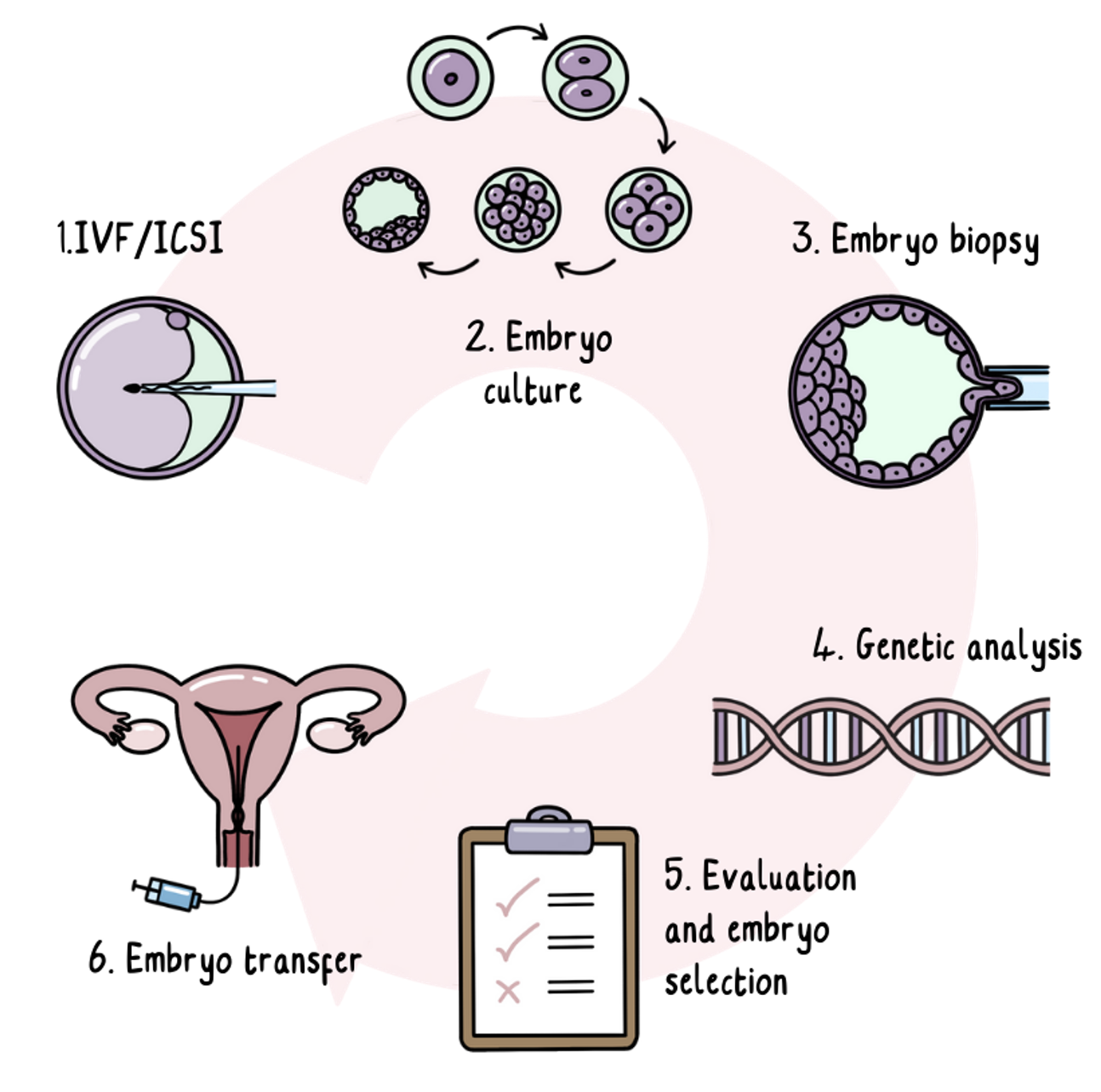
آزمایش ژنتیکی قبل از لانه گزینی (PGT)
آزمایش ژنتیکی قبل از لانه گزینی یکی از راههای داشتن فرزند سالم از بیماری هانتینگتون بدون نیاز به در نظر گرفتن سقط جنین است. با این حال، این میتواند یک فرآیند طولانی، چالش برانگیز و پرهزینه باشد.
PGT شامل استفاده از تخمک و اسپرم برای ایجاد جنین در آزمایشگاه، سپس انجام آزمایش بیماری هانتینگتون بر روی جنینها و قرار دادن فقط جنینهای منفی بیماری هانتینگتون در رحم است.
فرآیند PGT
PGT، IVF با یک مرحله اضافی آزمایش ژنتیکی است. IVF یک روش پزشکی است که شامل داروی هورمونی برای تحریک تخمکگذاری بیشتر از حد معمول است. داروی هورمونی میتواند شامل تزریق برای رساندن داروها به بدن باشد.
سپس تخمکها جمعآوری و با استفاده از نمونه اسپرم بارور میشوند.
تخمکهای بارور شده به جنین تبدیل میشوند که تا پنج روز در آزمایشگاه رشد میکنند تا زمانی که به یک دسته کوچک از سلولها تبدیل شوند. یک یا دو سلول در این مرحله از هر جنین برداشته میشود و برای آزمایش ژنتیکی ارسال میشود در حالی که جنینها منجمد و ذخیره میشوند. برداشتن سلولها در این مرحله اولیه رشد بر نحوه رشد جنین تأثیر نمیگذارد.
هر جنینی که مشخص شود در معرض خطر ابتلا به بیماری هانتینگتون نیست، به ذخیره شدن ادامه میدهد. بسته به کشوری که در آن هستید، یک یا دو عدد از این جنینهای بدون خطر به رحم منتقل میشوند.
حدود دو هفته پس از انتقال جنینها، یک آزمایش بارداری روی نمونه خون انجام میشود. اگر انتقال موفقیتآمیز باشد، بارداری به طور معمول ادامه مییابد.
جنبه منفی PGT
فرآیند تحریک تخمکگذاری، جمعآوری تخمکها، بارور کردن آنها در خارج از بدن و بازگرداندن جنینها به رحم – همیشه یک فرآیند زمانبر و خستهکننده است. همچنین میتواند خطرناک باشد و خطراتی برای بیمار داشته باشد.
چیزهای مختلفی میتوانند اشتباه پیش بروند، مانند تولید نشدن تخمک یا جنین کافی. همچنین احتمال دوقلو داشتن با PGT بیشتر است که کار سختتر و خطرناکتری است.
علاوه بر خطرات این روش، ممکن است در قسمت ژنتیکی PGT نیز مشکلاتی پیش بیاید. جنینها هنگام برداشتن سلولها آسیب میبینند و گاهی اوقات آزمایش بیماری هانتینگتون به دلیل کافی نبودن DNA کار نمیکند. بدشانسی میتواند به این معنی باشد که همه جنینها جهش بیماری هانتینگتون را دارند.
اعتبار تصویر: @gcnotes
در پایان، گاهی اوقات فقط یک جنین برای لانه گزینی در دسترس است – و گاهی اوقات هیچ کدام. برای تکمیل آن، بارداری میتواند پس از لانه گزینی با شکست مواجه شود. به طور کلی، هر تلاش برای PGT شانس ۲۰-۳۰٪ بارداری سالم از بیماری هانتینگتون را میدهد. این میزان موفقیت در هر مرکز PGT متفاوت است و به تعدادی از عوامل بستگی دارد.
زنان زیر ۳۵ سال بالاترین میزان موفقیت را دارند – دلیل دیگری برای فکر کردن به باروری. متأسفانه، شانس موفقیت بالای ۴۰ سال کم است.
هزینه PGT چقدر است؟
PGT گران است. هزینه آن برای هر تلاش در حدود ۲۰۰۰۰ دلار آمریکا (۱۵۰۰۰ پوند یا ۱۸۰۰۰ یورو) است.
بیمه درمانی معمولاً هزینه PGT/PGD را پوشش نمیدهد. در برخی از کشورها، سیستم مراقبتهای بهداشتی عمومی برخی از تلاشهای PGT را تأمین میکند – به عنوان مثال، سه تلاش در بریتانیا – اما حتی این نیز میتواند در کشورهای مختلف متفاوت باشد و ممکن است محدود به زوجهایی باشد که فرزند موجود ندارند.
هر جنین اضافی که در معرض خطر بیماری هانتینگتون نباشد، ممکن است ذخیره شود. با این حال، این نیز با هزینهای همراه است که بسته به مدت زمان ذخیرهسازی متفاوت است.
اگر این گزینهای است که در نظر دارید، توصیه میکنیم برای بحث در مورد واجد شرایط بودن، ارجاع و هزینههای مربوطه، با خدمات ژنتیک محلی خود تماس بگیرید.
آزمایش در دوران بارداری
امکان انجام آزمایش ژنتیکی در دوران بارداری وجود دارد تا مشخص شود که آیا جنین در حال رشد ژن گسترش یافتهای را که باعث بیماری هانتینگتون میشود، حمل میکند یا خیر. این آزمایش قبل از تولد نامیده میشود.
تصمیمگیری در مورد آزمایش جنین یک تصمیم دشوار است. مهم است که بدانید آزمایش قبل از تولد در بیماری هانتینگتون فقط با این درک انجام میشود که اگر نتیجه نشان دهد که جنین ژن گسترش یافته بیماری هانتینگتون را حمل میکند، بارداری خاتمه مییابد. این یک انتخاب بسیار چالش برانگیز و شخصی است.
مهم است که قبل از باردار شدن، به دقت در مورد آزمایش قبل از تولد برای بیماری هانتینگتون و احساس خود در مورد سقط جنین فکر کنید.
پس از باردار شدن، زمان بسیار کمی برای جذب اطلاعات در مورد آزمایش قبل از تولد و اتخاذ این تصمیمات مهم وجود دارد، زیرا آزمایش باید در اوایل دوران بارداری انجام شود.
آزمایش بارداری، اما عدم ادامه سقط جنین پس از نتیجه آزمایش مثبت، حق کودک را برای انتخاب اینکه آیا آزمایش ژنتیکی را در اواخر زندگی انجام دهد یا خیر، از بین میبرد. از این گذشته، بیشتر افراد در معرض خطر بیماری هانتینگتون ترجیح میدهند قبل از بروز علائم، آزمایش را انجام ندهند. ما میدانیم که وقتی کودکی از بدو تولد به عنوان فردی که به بیماری هانتینگتون مبتلا میشود، شناسایی شود، مشکلات بزرگی میتواند رخ دهد.
علاوه بر این، بیشتر آزمایشها در دوران بارداری فقط در صورتی قابل انجام است که آزمایشها قبلاً روی زوج یا سایر اعضای خانواده انجام شده باشد. اغلب، زمان کافی برای انجام این کار پسزمینه زمانی که بارداری از قبل شروع شده است وجود ندارد.
آزمایش تهاجمی قبل از تولد
به طور معمول و قابل اعتماد، روشی به نام نمونهبرداری از پرزهای کوریونی یا CVS در اوایل بارداری برای آزمایش جنین انجام میشود. CVS شامل جمعآوری نمونه کوچکی از جفت است که نشان دهنده DNA در جنین است.
CVS یک روش سریع در کلینیک سرپایی است و در برخی از کشورها، تحت بیحسی موضعی انجام میشود. بسته به اینکه جفت به کجای دیواره رحم متصل است، یک سوزن بسیار ظریف یا از طریق دهانه رحم یا از طریق پوست شکم، با استفاده از اسکنر اولتراسوند برای هدایت آن، عبور داده میشود. سپس یک نمونه کوچک از سلولها از جفت جمعآوری میشود.
این سلولها میتوانند برای آزمایش ژن گسترش یافته بیماری هانتینگتون استفاده شوند. برخی از مراکز ژنتیکی همچنین آزمایش سه سندرم کروموزومی شایع را به عنوان بخشی از آزمایش ژنتیکی CVS ارائه میدهند.
CVS معمولاً بین هفته ۱۱ و ۱۲ بارداری انجام میشود، اما نباید از ۱۵ هفته بیشتر شود. اغلب قبل از انجام CVS به اسکن تاریخگذاری اولیه نیاز است.
عامل اصلی این روش خطر سقط جنین است. هر مرکز اطلاعات خاصی در مورد خطر سقط جنین پس از CVS خواهد داشت. لطفاً اگر مایل به کسب اطلاعات بیشتر هستید، با مرکز محلی خود تماس بگیرید.
آمنیوسنتز نوع دیگری از تکنیک آزمایش تهاجمی قبل از تولد است، مشابه CVS، اما به جای جفت، نمونهای از مایع آمنیوتیک میگیرد. این میتواند از هفته ۱۶ انجام شود. بنابراین این یک نتیجه در یک حاملگی بسیار دیرتر ارائه میدهد و میتواند تصمیمگیری در مورد خاتمه بارداری را چالش برانگیزتر کند.
اگر آزمایش ژنتیکی مثبت باشد، معمولاً بسته به قوانین کشور، سقط جنین تحت بیهوشی عمومی تا حدود ۱۲-۱۳ هفته قابل انجام است. متأسفانه، گاهی اوقات یک لیست انتظار برای این روش وجود دارد.
در برخی از کشورها، سقط جنین ممکن است بعداً با القای زایمان انجام شود. با این حال، در دسترس بودن این گزینه دوباره به قوانین کشور بستگی دارد.
اگر نمیخواهم خودم آزمایش ژن را انجام دهم چه؟
راههایی برای داشتن فرزندان سالم از بیماری هانتینگتون بدون آزمایش شریک در معرض خطر وجود دارد.
آنها از همان روشهای اساسی که توضیح دادیم استفاده میکنند – آزمایش قبل از تولد یا PGT – با یک پیچیدگی ژنتیکی برای شناسایی بارداریها یا جنینهای «پرخطر» بدون آشکار کردن وضعیت ژن بیماری هانتینگتون شریک در معرض خطر.
این پیچیدگی مجموعهای از روشها به نام آزمایش حذف یا آزمایش عدم افشا است. اینها شامل آمادگی و برنامهریزی بیشتری است و در برخی شرایط امکانپذیر نیست، بنابراین اگر این گزینه مناسبی برای شما به نظر میرسد: زودتر مشاوره تخصصی بگیرید.
آزمایش حذف چگونه کار میکند؟
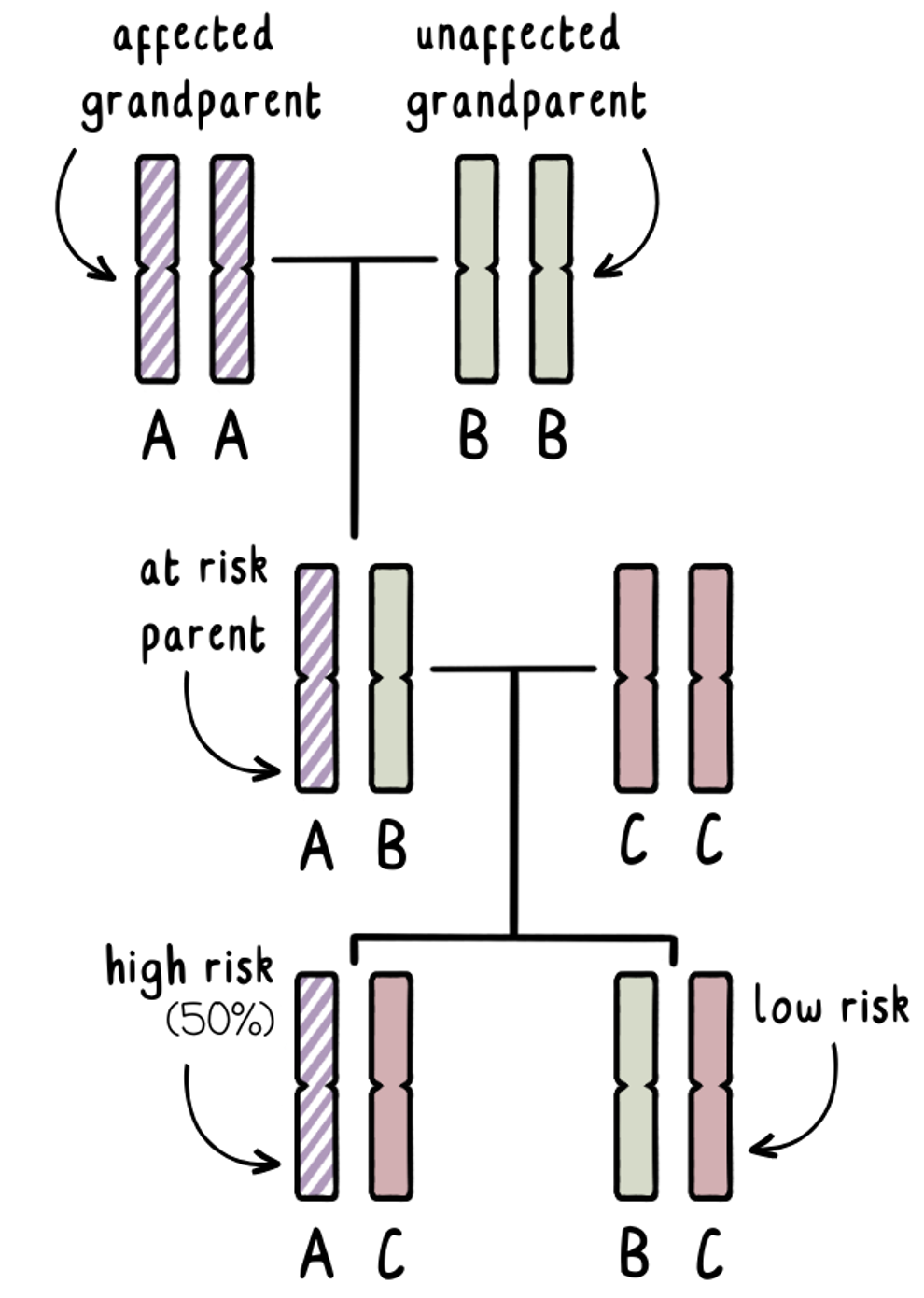
آزمایش حذف شامل حداقل سه نمونه خون است. یکی از هر یک از زوجهایی که میخواهند خانواده خود را گسترش دهند و در حالت ایدهآل یکی از هر یک از مادر و پدر فرد در معرض خطر ابتلا به بیماری هانتینگتون. این تکنیک ممکن است گاهی اوقات بدون نمونه خون از والدین مبتلا به بیماری هانتینگتون یک گزینه نباشد.
ما میدانیم که هر یک از ما یک نسخه از ژن بیماری هانتینگتون را از هر یک از والدین به ارث خواهیم برد. پدربزرگ و مادربزرگ مبتلا یک نسخه طبیعی از ژن بیماری هانتینگتون و یک نسخه گسترش یافته از ژن بیماری هانتینگتون خواهند داشت. ما میتوانیم این ژنها را «AA» برچسبگذاری کنیم. ما نمیدانیم کدام یک از اینها به فرزند بالغ خود منتقل شده است – و آن شخص نمیخواهد آزمایش دهد تا متوجه شود.
اعتبار تصویر: @gcnotes
پدربزرگ و مادربزرگ سالم دو نسخه طبیعی از ژن بیماری هانتینگتون خواهند داشت. ما میتوانیم اینها را «BB» بنامیم.
فرد بالغ در معرض خطر ترکیبی از A و B را خواهد داشت که ژن A 50٪ شانس حمل جهش را دارد.
اگر آنها مایل به تشکیل خانواده بدون انجام آزمایش ژنتیکی برای تعیین خطر خود هستند، میتوانیم از آزمایش حذف در طول آزمایش قبل از تولد یا PGT استفاده کنیم تا مشخص کنیم که آیا جنین ژن A را از پدربزرگ و مادربزرگ مبتلا یا ژن B را از پدربزرگ و مادربزرگ سالم به ارث برده است. این به ما میگوید که آیا بارداری پرخطر یا کمخطر خواهد بود.
به طور حیاتی، آزمایش حذف منشاء پدربزرگ و مادربزرگ را شناسایی میکند، بدون اینکه به ما بگوید آیا ژن گسترش یافته بیماری هانتینگتون به ارث رسیده است یا خیر. اگر پاسخ آن را پیدا کنیم، میتواند نتایج والدین در معرض خطر را به ما بگوید – که همان چیزی است که ما سعی در اجتناب از آن داریم!
طرف دیگر این است که برخی از جنینهای پرخطر جهش بیماری هانتینگتون را حمل نمیکنند، که به این معنی است که به طور بالقوه به بارداری پایان میدهیم یا جنینهایی را دور میریزیم که ممکن است از ابتدا در معرض خطر بیماری هانتینگتون نبودهاند.
PGT عدم افشا
عدم افشا یک پیچیدگی در PGT است که افراد در معرض خطر را قادر میسازد تا فرزندان سالم از بیماری هانتینگتون داشته باشند بدون اینکه وضعیت ژنتیکی خود را متوجه شوند. این گزینه در هر کشوری در دسترس نیست، بنابراین مهم است که با خدمات ژنتیک محلی خود تماس بگیرید تا بدانید که آیا این گزینهای است که در منطقه شما در دسترس است یا خیر.
اگر یک زوج در معرض خطر PGT عدم افشا را انتخاب کنند، نمونه خون فرد در معرض خطر برای جهش بیماری هانتینگتون آزمایش میشود. نتیجه این آزمایش به فرد در معرض خطر گفته نمیشود و نه به هیچ یک از متخصصان مراقبتهای بهداشتی که فرد در معرض خطر با آنها ملاقات میکند – فقط متخصصان آزمایشگاه باروری از نتیجه مطلع میشوند.
سپس PGT با جمعآوری تخمک و تولید جنین آغاز میشود. اگر نتیجه آزمایش «محرمانه» فرد در معرض خطر نشان دهد که آنها ژن گسترش یافته بیماری هانتینگتون را دارند، جنینها برای بیماری هانتینگتون آزمایش میشوند و فقط آنهایی که ژن گسترش یافته بیماری هانتینگتون را ندارند برای بارداری احتمالی منتقل میشوند.
به زوجین گفته نمیشود که چه تعداد تخمک برداشت شده، چه تعداد با موفقیت بارور شدهاند یا چه تعداد جنین کاشته شده است. اگر هیچ جنینی بدون ژن گسترش یافته HD وجود نداشته باشد، چرخه در همانجا متوقف میشود و به زوجین گفته میشود که لقاح ناموفق بوده است، اما دلیل آن را نمیگویند.
IVF میتواند به دلایل زیادی با شکست مواجه شود، بنابراین عدم بارداری را نمیتوان به این معنی تعبیر کرد که فرد در معرض خطر، ژن HD را دارد.
گزینههای دیگر
یک راه برای داشتن فرزندان بدون HD استفاده از تخمک یا اسپرم اهدایی به جای تخمک یا اسپرم فرد در معرض خطر است. تصمیمگیری برای داشتن فرزند با کمک اهداکننده، تصمیمی دشوار است، اما از نیاز به در نظر گرفتن خاتمه بارداری جلوگیری میکند. این کار را میتوان برای افرادی انجام داد که آزمایش پیشبینیکننده دادهاند و نشان میدهد که حامل ژن گسترش یافته HD هستند، و همچنین برای افراد در معرض خطری که نمیخواهند خودشان آزمایش شوند.
مانند همه انتخابها، این موضوع پیچیده است. کودک از نظر ژنتیکی با والدین در معرض خطر مرتبط نخواهد بود و باید با دقت در مورد چگونگی و زمان به اشتراک گذاشتن اطلاعات با کودک فکر شود. یک والد لازم نیست از نظر ژنتیکی با فرزند خود مرتبط باشد تا بتواند نقش والدینی کامل و دوستداشتنی را ایفا کند. پشتیبانی زیادی برای افرادی که تصمیم میگیرند این مسیر را طی کنند، در دسترس است و این موضوع را میتوان قبل از تصمیمگیری برای شروع این روند مورد بحث قرار داد.
بسیاری از زوجها به فرزندخواندگی فکر میکنند. در بسیاری از مکانها، زوجهایی که یکی از آنها در معرض خطر HD است، ممکن است در فرزندخواندگی با مشکل مواجه شوند. این به دلیل وجود این بیماری در خانواده است و آژانس فرزندخواندگی باید اطمینان حاصل کند که کودک یک خانه پایدار برای رفتن دارد. با این حال، هر مورد به صورت جداگانه ارزیابی میشود، بنابراین ارزش دارد که فرزندخواندگی را به عنوان یک گزینه بررسی کنید. اگر درخواست فرزندخواندگی شما رد شده است، زوجهای در معرض خطر ممکن است بتوانند به عنوان مراقبین فرزندخوانده برای کودکان باشند، زیرا این اغلب یک گزینه کوتاهمدت است و از کودکان برای هفتهها یا ماهها مراقبت میکنند. زمانی که شما با کودکان فرزندخوانده میگذرانید، در حالی که کوتاه است، همچنان میتواند تأثیر مثبتی بر زندگی کودک داشته باشد.
مسیرهای آینده
تشخیص غیرتهاجمی پیش از تولد روش جدیدتری برای آزمایش در دوران بارداری بدون انجام آزمایش تهاجمی است و بنابراین از خطر کوچک سقط جنین جلوگیری میکند. NIPD به جای یک آزمایش تهاجمی که نمونهای از جفت یا مایع آمنیوتیک میگیرد، یک نمونه خون از والدینی که بارداری را حمل میکنند، میگیرد. این آزمایش به دنبال تکههای کوچکی از DNA جنین میگردد که در خون والدین شناور هستند.
NIPD میتواند از حدود 10 هفتگی بارداری انجام شود. NIPD معمولاً شامل مقداری کار توسط آزمایشگاه قبل از بارداری است. این آزمایش به نمونههایی از زوجی که به دنبال گسترش خانواده خود هستند نیاز دارد و ممکن است به نمونهای از یک خویشاوند مبتلا نیز نیاز داشته باشد.
NIPD در حال حاضر در کلینیک برای برخی از اختلالات ارثی در دسترس است و در حال توسعه برای HD است، اما در حال حاضر به طور گسترده در دسترس نیست. مواردی وجود دارد که NIPD مناسب نیست، به عنوان مثال در دوران بارداری دوقلویی. اگر و زمانی که NIPD برای HD در دسترس باشد، این احتمال وجود دارد که نتیجهای که نشان میدهد بارداری در معرض خطر HD است، همچنان با یک آزمایش تهاجمی برای تأیید نتایج آزمایش، قبل از رزرو سقط جنین، پیگیری شود.
در مورد افراد LGBTQIA+ چه؟
تمام گزینههای مورد بحث در بالا احتمالاً برای زوجهای LGBTQIA+ با سابقه خانوادگی HD که به دنبال تشکیل خانواده هستند، در دسترس خواهد بود. یک مرحله اضافی برای یافتن اهداکننده اسپرم یا تخمک و همچنین رحم جایگزین، در صورت لزوم، وجود خواهد داشت که هزینه اضافی و مدارک قانونی خود را به همراه خواهد داشت.
در بسیاری از کشورها، LGBTQIA+ بودن احتمالاً مانع از دسترسی شما به گزینه برنامهریزی خانواده مناسب برای شما و شریک زندگیتان نخواهد شد. اطلاعات خاصی برای تکنیکهای برنامهریزی خانواده موجود در کشور شما برای زوجهای LGBTQIA+ که مایل به داشتن خانواده هستند، وجود خواهد داشت.
خلاصه
گزینههای متعددی برای افراد در معرض خطر HD که مایل به تشکیل خانواده هستند، در دسترس است.
همه افراد برای تشکیل خانواده، آزمایش ژنتیکی را انتخاب نمیکنند و این یک گزینه کاملاً معتبر است.
برای کسانی که مایل به حذف خطر به ارث بردن HD توسط فرزند خود هستند، ممکن است نیازی به دانستن خطر خود برای HD نداشته باشند. آزمایش مستقیم میتواند زمانی انجام شود که نتیجه والدین در معرض خطر را بدانیم و نشان داده شود که ژن گسترش یافته HD را دارند. در حالی که آزمایش حذف یا عدم افشا میتواند برای زوجهای در معرض خطری که نمیخواهند نتایج آزمایش خود را بفهمند، انجام شود.
آزمایش مستقیم و عدم افشا میتواند در طول آزمایش ژنتیکی قبل از لانهگزینی (PGT) انجام شود، جایی که جنینها در آزمایشگاه ایجاد میشوند و از نظر خطر ابتلا به HD آزمایش میشوند، یا یک جنین میتواند در دوران بارداری آزمایش شود. آزمایش در دوران بارداری میتواند از طریق نمونهبرداری از پرزهای کوریونی (CVS) تهاجمی یا غیرتهاجمی (NIPD) باشد، اما هر دوی اینها فقط برای کسانی هستند که به پایان دادن به بارداری در معرض خطر ابتلا به HD فکر میکنند.
گزینههای دیگری برای زوجهای در معرض خطر وجود دارد که شامل استفاده از تخمک/اسپرم اهدایی یا فرزندخواندگی/پرورش کودکان است.
توصیه تخصصی، در قالب مشاوره ژنتیک، به شما کمک میکند تا گزینههای دقیقی را که به صورت محلی در دسترس شما هستند، درک کنید و به شما کمک میکند تا کشف کنید که کدام گزینه برای شما مناسب است. انجمن HD کشور شما میتواند به شما بگوید که چگونه با یک مشاور ژنتیک تماس بگیرید. مانند بسیاری از موارد در زندگی، برنامهریزی قبلی و درک تمام گزینهها از قبل، کلیدی است.
بیشتر بدانید
- صفحه اتحاد ژنتیک (بریتانیا) در مورد آزمایش ژنتیکی قبل از لانهگزینی
- انجمن ملی مشاوران ژنتیک (ایالات متحده آمریکا). یک مشاور ژنتیک را به صورت آنلاین پیدا کنید. پزشک عمومی، پزشک خانواده یا انجمن HD منطقهای شما نیز میتواند در مورد ارجاع به یک مشاور ژنتیک برای بحث در مورد گزینههای باروری به شما مشاوره دهد.
- راهنمای سازمان باروری و جنینشناسی انسانی برای باروری کمکی برای افرادی که با شرایط ژنتیکی زندگی میکنند (بریتانیا)
منابع و مراجع
برای اطلاعات بیشتر در مورد سیاست افشای اطلاعات ما، به سوالات متداول مراجعه کنید…